Resumo sobre a semiologia otorrinolaringológica acerca da orelha elaborado pela presidente Rebeca Torres (T4).
1. Anamnese
A anamnese inicia-se pela identificação, em que se obtêm informações importantes que possibilitam avaliar o perfil do paciente em relação à sua saúde. Quanto à idade, em recém-nascidos, destacam-se infecções perinatais, uso de medicamentos ototóxicos e mutações genéticas. Em crianças pré-escolares e escolares, há maior prevalência
de otite média. Em idosos, adquire relevância a presbiacusia. Considerando-se o sexo do paciente, a presbiacusia, por exemplo, é mais prevalente no sexo masculino, enquanto otosclerose, doenças imunomediadas e paraganglioma são mais frequentes em mulheres. Levando-se em consideração a cor, a otosclerose é mais frequente em pessoas de cor branca. Quanto à profissão, deve-se sempre pensar em perda auditiva nos pacientes expostos, no
momento atual ou pregressamente, a ambientes ruidosos no trabalho ou a agentes tóxicos inaláveis.
Antecedentes Pessoais
➢ Em crianças, deve-se perguntar sobre antecedentes pré-natais, perinatais e pós-natais;
➢ Em adultos e idosos, avaliar:
– Tabagismo, uso de bebidas alcoólicas, alimentação e sedentarismo;
– Antecedentes cirúrgicos, especialmente otorrinolaringológicos;
– Doenças sistêmicas;
– Uso de medicamentos;
– Exposição a ambientes ruidosos;
– História de traumatismo cranioencefálico.
Antecedentes Familiares
Questionar a existência de outros familiares com perda auditiva, como disacusias congênitas, otosclerose e presbiacusia.
2. Sinais e Sintomas
Os principais sinais e sintomas são: disacusia (hipoacusia e anacusia), tontura, vertigem e zumbido.
➢ Hipoacusia e anacusia:
– Principal queixa relacionada com a audição. Significa perda parcial ou total de audição que diminua a inteligibilidade da mensagem falada;
– Deve ser sempre avaliada quanto à:
▪ Lateralidade (uni ou bilateral);
▪ Início (insidioso, rapidamente progressivo ou abrupto);
▪ Intensidade, se parcial (hipoacusia) ou total (anacusia);
▪ Tempo de duração (dias, semanas, meses ou anos);
▪ Constância, intermitência ou flutuação ou longo do dia;
▪ Início, antes ou após a aquisição da linguagem oral (pré ou pós-lingual);
▪ Sintomas associados: zumbido, tontura, plenitude aural e acometimento de
outros pares cranianos, como o nervo facial.
➢ Tontura e vertigem:
o Tontura e vertigem são denominações utilizadas pelos pacientes como
equivalentes, mas uma avaliação clínica correta permite diferenciá-las, o que é
fundamental no raciocínio diagnóstico;
o Pode decorrer de comprometimento dos sistemas periféricos (aferência) ou das
respostas motoras envolvidas na estabilização da postura e da manutenção do
centro da massa corporal e da cabeça (eferência);
o Pontos importantes a investigar:
▪ Tempo de evolução: aguda (menos de 1 semana) ou crônica;
▪ Recorrente ou autolimitada;
▪ Periodicidade;
▪ Características da tontura (sensação rotatória caracteriza a vertigem). Relato de flutuação; cabeça vazia; sensação de escurecimento visual, pré-síncope; instabilidade ou desequilíbrio não deve ser confundido com vertigem;
▪ Sintomas associados (hipoacusia, zumbido, cefaleia, náuseas, vômito);
▪ Fatores desencadeantes (movimentos ou posição da cabeça; esforço físico; alimentação; estresse).
➢ Zumbido:
– Sensação de som na ausência de estímulo sonoro externo. Pode ser a primeira manifestação clínica de um paciente com perda auditiva;
– Dados a serem analisados:
▪ Localização (unilateral, bilateral ou na cabeça);
▪ Características (apito, chiado, grave, agudo, pulsação);
▪ Tempo de evolução;
▪ Modo de início (insidioso, abrupto, após episódio de surdez súbita ou
episódio de tontura);
▪ Fatores de melhora ou piora (movimentação da cabeça; ingestão de alimentos como chocolate, alimentos condimentados, uso de cafeína);
▪ Grau de incômodo (leve, moderado, intenso);
▪ Sintomas associados: tontura, plenitude aural, perda auditiva, cefaleia, cervicalgia e distúrbio da articulação temporomandibular);
▪ Doenças sistêmicas (hipertensão arterial, diabetes, hiper ou hipotireoidismo);
▪ Tabagismo, etilismo, consumo excessivo de doces;
▪ Medicamentos (todos os grupos medicamentosos podem causar zumbido, entretanto, alguns são mais comuns, como: ácido acetilsalicílico, anti-inflamatórios, aminoglicosídeos e antidepressivos);
▪ Tratamentos realizados.
3. Exame Físico
Para o exame físico, utilizam-se inspeção, palpação, ausculta (testes de Weber e Rinne) e testes de função vestibular.
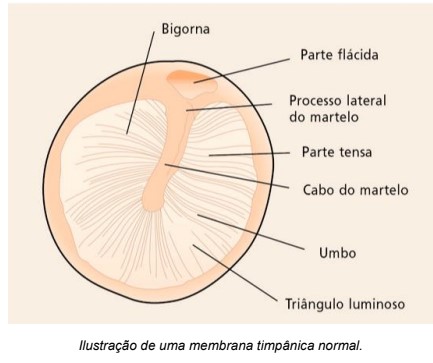
Inspeção das Orelhas Externa e Média Deve-se observar forma, tamanho e cor do pavilhão auricular, com o objetivo de detectar malformações, como agenesia de pavilhão auricular; microtia do pavilhão auricular; aplasia ou hipoplasia do meato acústico externo; orelhas proeminentes; fístulas ou cistos pré-auriculares. No meato acústico externo, pesquisar edema, secreções, descamações, sangue ou cerume, corpo estranho, escoriações ou alterações na estrutura (estreitamento, abaulamento, deformidades). À otoscopia ou à otomicroscopia, a membrana timpânica, quando normal, tem formato arredondado, coloração perlácea com uma região anterior que reflete a luz do otoscópio. O cabo do martelo, disposto em sentido vertical, e sua porção inferior fica ligeiramente inclinada para trás, terminando no umbus ou umbigo, parte mais côncava da membrana timpânica.
Palpação da Orelha Externa
A palpação do pavilhão auricular e da região retroauricular é útil para avaliação de tumorações, identificação de linfonodos, cistos, abscessos ou hematomas. Indispensável para identificar áreas de flutuação quando houver suspeita de abscesso. Observar também a presença de orifícios (fístulas), malformações dos arcos branquiais. Ausculta Importante ser feita nas regiões retroauricular, periauricular e cervical em pacientes com zumbido pulsátil para investigar a possibilidade de aneurisma, fístula ou malformações arteriovenosas.
Teste de Weber:
O diapasão é colocado na linha média do crânio do paciente, na testa, glabela ou incisivos centrais superiores ou inferiores. O paciente deve informar se escutou o som na linha média, na orelha direita ou na esquerda.
Teste de Rinne:
Permite comparar a audição por vias óssea e aérea. O diapasão é colocado na apófise da mastoide do paciente até o desaparecimento da percepção sonora; em seguida é colocado na região anterior ao trago, sem tocá-lo. Em indivíduos com audição normal, a via aérea é mais sensível à percepção sonora do que a via óssea, ou seja, a percepção do som ainda ocorre quando o diapasão estiver localizado à frente do trago (Rinne positivo).
Testes de Função Vestibular
Teste Estático (Prova de Romberg):
Para sua execução, coloca-se o paciente em pé com os calcanhares juntos e as pontas dos pés separadas a 30o, braços ao longo do corpo ou estendidos anteriormente na altura dos ombros e olhos fechados durante cerca de 1 min.
Interpretação do teste:
• Teste normal: indivíduo permanece na posição inicial, sem oscilações que ocasionem queda ou deslocamento do pé;
• Queda para frente ou para trás: relaciona-se com o comprometimento do sistema nervoso central;
• Oscilações / queda para as laterais: sugere alterações no sistema vestibular.
Testes Dinâmicos:
a) Marcha:
Nas lesões unilaterais do sistema vestibular periférico, a marcha é insegura, e o paciente apresenta desvio ou queda para o lado comprometido. De modo característico, observa-se piora da qualidade da marcha com os olhos fechados e melhora quando o paciente abre os olhos e tem o auxílio da fixação visual.
b) Teste de Fukuda:
Solicita-se que o paciente execute 60 passos, elevando os joelhos como se estivesse marchando sem sair do lugar, com os olhos fechados e os braços estendidos anteriormente na altura dos ombros. Consideram-se normais os desvios laterais de até 30° e deslocamentos anteriores de um metro. A alteração mais frequente no teste é o desvio lateral progressivo ao longo do teste, em geral para o lado do déficit vestibular.
c) Nistagmo:
• Nistagmo espontâneo: movimento ocular observado no paciente sentado, com os olhos na posição primária do olhar (olhar frontal), sem fixação ocular. Nas labirintopatias periféricas o nistagmo espontâneo está presente apenas na fase aguda e coincide com o relato de vertigem. Na fase aguda, o nistagmo tem o componente rápido no sentido oposto ao da lesão e diminui progressivamente até desaparecer;
• Nistagmo de posição: a manobra de Dix-Hallpike é a mais utilizada para investigação do nistagmo de posição. Semiotécnica:
– Paciente inicialmente sentado com as pernas estendidas sobre a maca;
– Com o paciente sentado, vira-se sua cabeça passivamente em um ângulo de 45o com o plano sagital para o lado testado;
– Faz-se o movimento rápido e contínuo, deitando o paciente e finalizando a manobra com a cabeça do paciente ultrapassando a borda da maca e pendurada para trás em torno de 15o;
– Paciente deve permanecer com a cabeça pendente por cerca de 30 segundos com os olhos abertos;o Canal posterior testado em cada lado é aquele que está em posição mais inferior ao fim da manobra. O nistagmo que aparece por alguns segundos é:
▪ Geotrópico (componente rápido em direção ao solo);
▪ Torcional;
▪ Desaparece com a repetição da manobra (fatigável).
Referências Bibliográficas:
PORTO, C.C. Semiologia Médica. 8a edição. Rio de Janeiro: Guanabara Koogan, 2019.